Bel ons nu: +31611525672
Heb je pijn aan de buitenkant van je heup die maar niet overgaat? Misschien heb je te horen gekregen dat je een slijmbeursontsteking heup hebt, ook wel trochanter bursitis genoemd. Maar wist je dat deze diagnose in veel gevallen niet de volledige waarheid vertelt? Als peesexpert in Katwijk zie ik regelmatig mensen met laterale heuppijn, en in het grootste deel van de gevallen is er meer aan de hand dan alleen een ontstoken slijmbeurs.
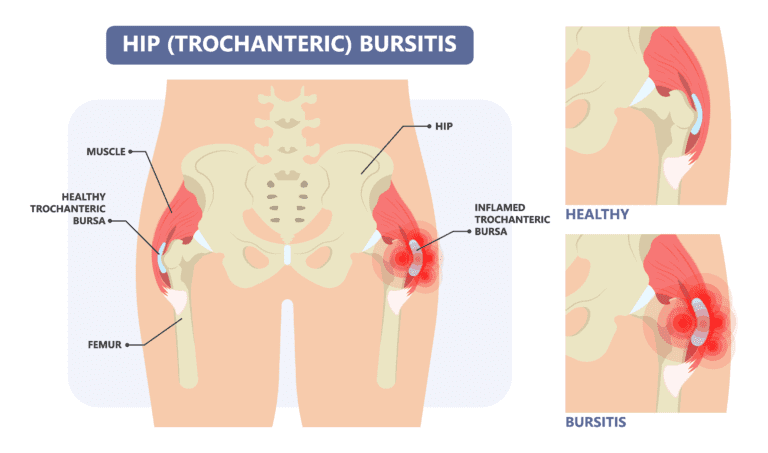
Wat is GTPS eigenlijk?
Greater Trochanteric Pain Syndrome, oftewel GTPS, is de overkoepelende term voor pijn aan de buitenkant van de heup. Vroeger dachten we dat deze pijn voornamelijk kwam door een ontstoken slijmbeurs (bursa) ter hoogte van de trochanter major, het uitsteeksel aan de buitenkant van je heup. Maar recent wetenschappelijk onderzoek heeft aangetoond dat dit beeld niet klopt.
Studies tonen aan dat GTPS voornamelijk wordt veroorzaakt door tendinopathie van de gluteus medius en/of minimus, met of zonder bijkomende bursale pathologie. Dit betekent dat het primaire probleem vaak in de pezen van je bilspieren zit, en niet (alleen) in de slijmbeurs. GTPS komt voor bij ongeveer 1,8 per 1000 patiënten per jaar, waarbij vrouwen tussen de 40 en 60 jaar significant vaker getroffen worden, wellicht speelt hormoonhuishouding hier ook een rol in.
De werkelijke oorzaak: gluteale tendinopathie
De gluteus medius en minimus zijn essentiële spieren die je heup stabiliseren tijdens lopen, staan en traplopen. Deze spieren hechten via pezen aan aan de trochanter major. Wanneer deze pezen overbelast worden, ontstaat er een tendinopathie, een degeneratief proces waarbij de peesstructuur verzwakt ( lees hier alles over een tendinopathie ).
Je kunt GTPS het beste begrijpen door te kijken naar wat er gebeurt in je heup bij bepaalde bewegingen. Wanneer je been naar binnen beweegt, bijvoorbeeld bij het kruisen van je benen of bij het staan op één been waarbij je andere heup naar beneden zakt, komt er druk te staan op de pezen en slijmbeurs aan de buitenkant van je heup. Ze worden als het ware tegen het bot gedrukt.
Dit probleem wordt nog groter wanneer de bilspieren aan de zijkant van je heup (de heupabductoren) te zwak zijn. Deze spieren zorgen normaal gesproken dat je bekken stabiel blijft, maar bij zwakte kantelt je bekken opzij. Hierdoor komen je pezen en slijmbeurs nóg vaker en langer onder druk te staan, waardoor ze geïrriteerd raken en pijnlijk worden.
Risicofactoren voor GTPS/ slijmbeursontsteking heup
Verschillende factoren verhogen je risico op het ontwikkelen van GTPS:
- Vrouwelijk geslacht: Vrouwen hebben een 2-4 keer hoger risico dan mannen
- Leeftijd: Vooral tussen 40-60 jaar
- Overgewicht: Verhoogde belasting op de heupabductoren
- Plotselinge toename van activiteit: Bijvoorbeeld beginnen met hardlopen
- Langdurig zitten met gekruiste benen: Verhoogde compressie op de pezen
- Slapen op de aangedane zijde: Nachtelijke compressie
- Zwakte van de heupabductoren: Verminderde spiercontrole
- Lage rugpijn: Vaak een bijkomende factor
Herken je deze klachten?
GTPS presenteert zich meestal met karakteristieke symptomen:
- Pijn aan de buitenkant van de heup die kan uitstralen naar de dijbeen
- Verergering bij traplopen, lang zitten, of liggen op de aangedane zijde
- Pijn/ stijfheid na een lange autorit
- Pijn bij opstaan uit zittende positie
- Gevoeligheid bij druk op de buitenkant van de heup
- Mogelijk een hinken of Trendelenburg-loop (bekken zakt naar de niet-aangedane zijde bij staan op één been)
- Nachtelijke pijn die het slapen verstoort
Hoe stellen we bij PeesExpert Chris de Diagnose
Als peesexpert in Katwijk voer ik altijd een grondig lichamelijk onderzoek uit. De belangrijkste gevalideerde tests voor GTPS zijn: FABER-test, weerstand bij externe rotatie, palpatie van de trochanter major en weerstand bij abductie.
Bij twijfel of hardnekkige klachten kan echografie uitkomst bieden. Diagnostische echografie heeft een hoge positief voorspellende waarde voor de diagnose van GTPS, waarbij verdikking van de pees, structuurveranderingen of zelfs peesscheuren zichtbaar worden. MRI kan ook worden ingezet, maar moet altijd in combinatie met klinische bevindingen worden geïnterpreteerd omdat afwijkingen ook bij mensen zonder klachten voorkomen.
Behandeling: een geïntegreerde aanpak
Het goede nieuws is dat conservatieve behandeling de gouden standaard is voor GTPS, met een succespercentage van meer dan 90%. Laat ik je meenemen door de verschillende behandelopties:
Tips voor het verminderen van klachten bij een slijmbeursontsteking
Load management en activiteitsaanpassing
De basis van elke succesvolle behandeling begint met het begrijpen en aanpassen van belasting. Dit betekent niet complete rust, integendeel! Rust geneest tendinopathie niet. We zoeken naar de sweet spot waarbij je actief blijft zonder de pijn te verergeren.
Praktische adviezen:
- Vermijd langdurig zitten met gekruiste benen
- Gebruik een kussen tussen de knieën bij slapen op je zij
- Beperk activiteiten die de pijn duidelijk verergeren
- Blijf wandelen, maar pas zo nodig tempo, afstand en ondergrond aan
Oefentherapie: de hoeksteen van herstel
Gerichte fysiotherapie biedt superieure langetermijnresultaten vergeleken met shockwave therapie en corticosteroïd injecties. In mijn praktijk in Katwijk werk ik met een gefaseerde opbouw van oefeningen:
Fase 1: Pijnvermindering en initiële activatie (0-4 weken)
- Isometrische oefeningen: statische spieractivatie zonder beweging
- Aanhoudende isometrische contracties met enige belasting activeren descending inhibitory pathways, wat resulteert in een mechanisch analgetisch effect
- Voorbeelden: liggende heupabductie met handdoek onder de knie om compressie te vermijden
Fase 2: Krachtontwikkeling (4-8 weken)
- Progressieve weerstandsoefeningen
- Bridge-oefeningen (één- en tweebenigstaan)
- Zijwaartse stappen met weerstandsband
- Geleidelijke toename van belasting
Fase 3: Functionele integratie (8-12+ weken)
- Sport-specifieke oefeningen
- Plyometrische oefeningen (indien van toepassing)
- Return to activity programma
Een belangrijk principe is dat oefeningen 2-3 keer per week gedaan moeten worden gedurende 8-12 weken voor optimale resultaten. Geduld is essentieel, heupabductor oefeningen leiden mogelijk niet tot vroege verbetering, maar laten wel verbetering zien in pijn en kracht na 4-12 maanden.
Waarom een PeesExpert?
Als gespecialiseerde peestherapeut in Katwijk heb ik me toegelegd op het behandelen van tendinopathieën zoals GTPS. Mijn aanpak combineert:
- Grondige diagnostiek met gevalideerde testen
- Evidence-based behandelprotocollen
- Individueel afgestemde oefenprogramma’s
- Load management principes
- Langetermijnbegeleiding voor duurzaam herstel
GTPS kan 3 maanden of langer duren voordat het volledig hersteld is. Het is essentieel dat patiënten dit begrijpen en realistische verwachtingen hebben. Met de juiste begeleiding en een structureel oefenprogramma is de prognose echter uitstekend.
De rol van comorbiditeiten
Het is belangrijk om te realiseren dat GTPS zelden op zichzelf staat. Factoren zoals overgewicht, lage rugpijn, knie-artrose en diabetes kunnen allemaal bijdragen aan het ontstaan en in stand houden van de klachten. Optimaal management van GTPS moet zich richten op het beheren van belasting, het verminderen van compressiekrachten over de trochanter major, het versterken van de gluteale spieren en het behandelen van comorbiditeiten.
Conclusie
GTPS is veel meer dan alleen een slijmbeursontsteking heup. Het is een complex beeld van gluteale tendinopathie, biomechanische overbelasting en mogelijk bijkomende bursale pathologie. De goede boodschap is dat conservatieve behandeling met gerichte oefentherapie, load management en waar nodig aanvullende behandelingen zoals PRP of shockwave therapie uitstekende resultaten boekt.
Als je last hebt van pijn aan de buitenkant van je heup, wacht dan niet te lang. Hoe eerder je begint met de juiste behandeling, hoe sneller je weer pijnvrij actief kunt zijn. In mijn praktijk in Katwijk sta ik klaar om je te begeleiden naar volledig herstel met een op maat gemaakt behandelplan.
Veelgestelde vragen over GTPS
Hoe lang duurt het voordat GTPS over is?
GTPS is een aandoening die tijd nodig heeft om te herstellen. Gemiddeld duurt het 3 tot 6 maanden, maar dit kan variëren afhankelijk van de ernst van de tendinopathie, hoe lang je al klachten hebt, en hoe goed je je houdt aan het behandelplan. Studies tonen aan dat bij consequente oefentherapie 60-78% van de patiënten significante verbetering ervaart na 12-15 maanden. Geduld en volharding zijn essentieel.
Mag ik blijven sporten met GTPS?
Ja, maar met aanpassingen. Complete rust is niet de oplossing voor tendinopathie. Het gaat erom de juiste balans te vinden waarbij je actief blijft zonder de klachten te verergeren. Dit noemen we ‘load management’. Vermijd activiteiten die de pijn duidelijk verergeren (zoals bergop hardlopen of veel traplopen), maar blijf wel bewegen. Wandelen, fietsen en zwemmen zijn vaak goed te doen. PeesExpert Chris helpt je bij bij het vinden van de juiste belasting.
Is een corticosteroïd injectie een goede oplossing?
Corticosteroïd injecties kunnen effectief zijn voor kortetermijn pijnverlichting (3-4 maanden), maar zijn geen duurzame oplossing. Ze zijn het meest effectief voor bursitis in plaats van tendinopathie. Recent onderzoek toont aan dat oefentherapie betere langetermijnresultaten geeft dan injecties. Een injectie kan wel nuttig zijn om een pijnlijke fase te doorbreken, zodat je beter kunt beginnen met oefeningen, maar moet altijd gecombineerd worden met fysiotherapie.
Wat is het verschil tussen bursitis en tendinopathie?
Bursitis is een ontsteking van de slijmbeurs (bursa), een vloeistofgevuld zakje dat wrijving tussen structuren vermindert. Tendinopathie is een degeneratief proces in de pees waarbij de peesstructuur verzwakt. Bij GTPS is tendinopathie van de gluteus medius en minimus meestal het primaire probleem. Bursitis komt vaak voor als secundair gevolg van de tendinopathie. Dit onderscheid is belangrijk omdat de behandeling verschilt: tendinopathie heeft vooral baat bij progressieve belasting door oefeningen, terwijl bursitis beter reageert op ontstekingsremmende maatregelen.
Welke oefeningen kan ik thuis doen?
Begin altijd voorzichtig en bouw geleidelijk op. Goede startoefeningen zijn:
- Liggende heupabductie (been zijwaarts heffen terwijl je op je zij ligt)
- Clamshells (knieën gebogen, voeten bij elkaar, knie naar buiten draaien)
- Bridges (op rug liggen, knieën gebogen, billen omhoog)
- Isometrische heupabductie (tegen weerstand drukken zonder te bewegen)
Start met lichte weerstand en doe 2-3 sets van 10-15 herhalingen, 2-3 keer per week. Enige spierpijn na de oefeningen is normaal, maar scherpe pijn of verergering van je heupklachten betekent dat je te zwaar of te veel oefent. PeesExpert Chris kan een programma op maat maken dat past bij jouw fase van herstel.
Wanneer moet ik naar een specialist?
Overweeg professionele hulp als:
- De pijn langer dan 2-3 weken aanhoudt ondanks rust en zelfzorg
- De pijn je dagelijkse activiteiten beperkt
- Je moeite hebt met lopen of traplopen
- Er sprake is van significante zwakte van het been
- De pijn ’s nachts zo erg is dat je er wakker van wordt
- Je eerder conservatieve behandeling hebt geprobeerd zonder resultaat
Een peesexpert kan een accurate diagnose stellen, andere oorzaken van heuppijn uitsluiten, en een evidence-based behandelplan opstellen dat is afgestemd op jouw specifieke situatie
Bronnenlijst
Barratt, P. A., Brookes, N., Newson, A., & Woledge, J. (2017). Conservative treatments for greater trochanteric pain syndrome: A systematic review. British Journal of General Practice, 67(663), e761-e770. https://doi.org/10.3399/bjgp17X692513
Disantis, A. E., & Martin, R. L. (2022). Classification based treatment of greater trochanteric pain syndrome (GTPS) with integration of the movement system. International Journal of Sports Physical Therapy, 17(3), 508-518. https://doi.org/10.26603/001c.32981
Grimaldi, A., & Fearon, A. (2015). Gluteal tendinopathy: Integrating pathomechanics and clinical features in its management. Journal of Orthopaedic & Sports Physical Therapy, 45(11), 910-922. https://doi.org/10.2519/jospt.2015.5829
Long, S. S., Surrey, D. E., & Nazarian, L. N. (2025). A narrative review on greater trochanteric pain syndrome: Diagnostic imaging and non-surgical treatments. Musculoskeletal Surgery. https://doi.org/10.1007/s12306-025-00924-7
Mellor, R., Bennell, K., Grimaldi, A., Nicolson, P., Kasza, J., Hodges, P., Wajswelner, H., & Vicenzino, B. (2018). Education plus exercise versus corticosteroid injection use versus a wait and see approach on global outcome and pain from gluteal tendinopathy: Prospective, single blinded, randomised clinical trial. BMJ, 361, k1662. https://doi.org/10.1136/bmj.k1662
Pianka, M. A., Serino, J., DeFroda, S. F., & Bodendorfer, B. M. (2021). Greater trochanteric pain syndrome: Evaluation and management of a wide spectrum of pathology. SAGE Open Medicine, 9, 20503121211022582. https://doi.org/10.1177/20503121211022582
Reid, D. (2016). The management of greater trochanteric pain syndrome: A systematic literature review. Journal of Orthopaedics, 13(1), 15-28.
StatPearls Publishing. (2024). Greater trochanteric pain syndrome (greater trochanteric bursitis). In StatPearls. https://www.ncbi.nlm.nih.gov/books/NBK557433/
Strauss, E. J., Nho, S. J., & Kelly, B. T. (2010). Greater trochanteric pain syndrome. Sports Medicine and Arthroscopy Review, 18(2), 113-119.
Williams, B. S., & Cohen, S. P. (2009). Greater trochanteric pain syndrome: A review of anatomy, diagnosis and treatment. Anesthesia & Analgesia, 108(5), 1662-1670.