Bel ons nu: +31611525672
Het multifactoriële model: drie hoofdcategorieën
Wetenschappelijk onderzoek laat zien dat de oorzaak van achillespeesklachten ontstaan door een combinatie van drie hoofdcategorieën triggers: mechanische overbelasting, intrinsieke factoren en extrinsieke factoren. Denk aan het als een driehoek waarbij elk punt bijdraagt aan je totale risico.
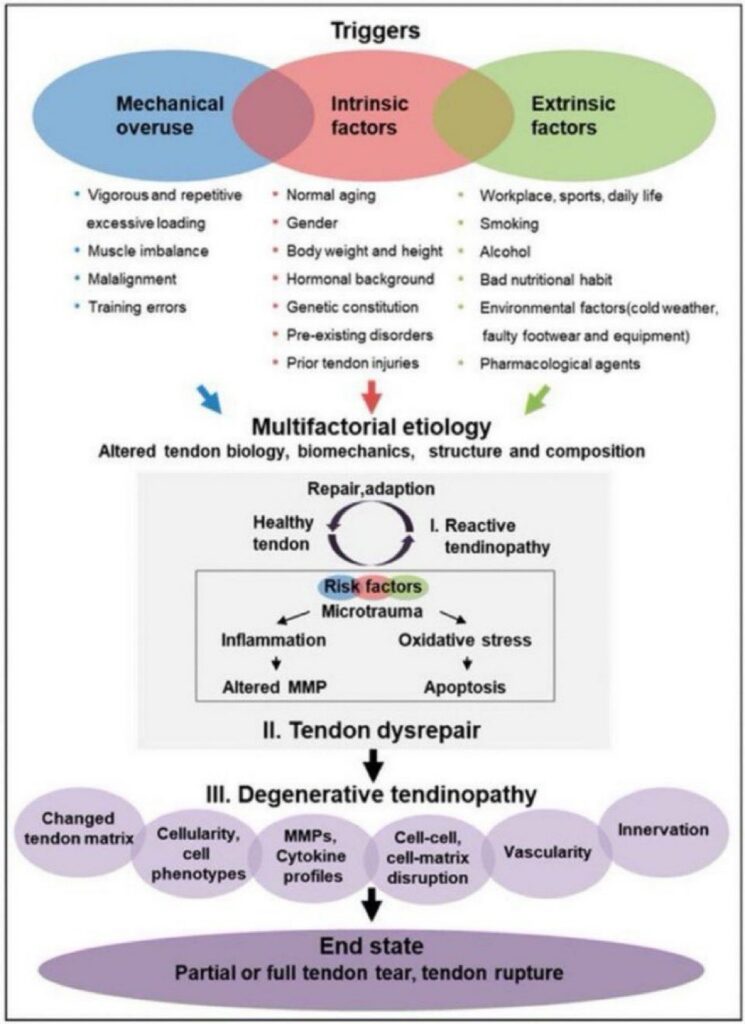
Mechanische overbelasting: te veel, te snel, te vaak
Dit is de meest voor de hand liggende oorzaak en vaak de trigger die de klachten doet ontstaan. Mechanische overbelasting betekent dat je pees meer belasting krijgt dan hij aankan. Dit gebeurt op vier manieren.
Vigorous and repetitive excessive loading. Krachtige en herhaalde overbelasting is de klassieker. Je gaat te hard, te vaak, te lang. Denk aan een hardloper die zijn weekkilometers te snel opschroeft, een volleyballer die ineens drie trainingen per week doet in plaats van twee, of iemand die na jaren inactiviteit direct intensief gaat sporten. Je pees heeft tijd nodig om te adapteren aan verhoogde belasting. Doe je dit te snel, dan ontstaan er microscopische scheurtjes sneller dan je lichaam kan herstellen.
Muscle imbalance. Verstoorde krachtverhouding tussen spieren zorgt voor abnormale belasting van je achillespees. Als je kuitspieren zwak zijn, maar je hamstrings sterk, ontstaat er een disbalans. Of als je gastrocnemius goed werkt maar je soleus zwak is, krijgt de pees ongelijke trekkrachten te verduren. Ook linkrechts verschillen spelen een rol. Een zwakkere linkerkuit kan leiden tot compensatie en overbelasting aan de andere kant.
Malignment. Standsafwijkingen in je been en voet beïnvloeden hoe krachten door je achillespees lopen. Denk aan overpronatie waarbij je voet naar binnen klapt, waardoor de achillespees verdraaid belast wordt. Of een te steil hielbeen dat compressie veroorzaakt bij de aanhechting van de pees. Beenlengteverschillen, kniestandsafwijkingen, alles wat de normale biomechanica verstoort kan bijdragen aan peesoverbelasting.
Training errors. Trainingsfouten zijn misschien wel de meest voorkomende mechanische oorzaak. Te weinig warming up, geen cooling down, te weinig variatie in training, altijd op dezelfde ondergrond lopen, geen periodisering in trainingsopbouw. Ook plotselinge veranderingen zoals overstappen van hardlopen op vlak naar heuveltraining, of van tennisschoenen naar minimalist schoenen zonder aanpassingsperiode vallen hieronder.
Intrinsieke factoren: wat je lichaam meebrengt
Dit zijn factoren die in jou zitten, je persoonlijke eigenschappen die je risico beïnvloeden. Sommige kun je niet veranderen, andere wel.
Normal aging. Veroudering is onvermijdelijk. Naarmate je ouder wordt, verandert de structuur van je pezen. Ze worden stijver, minder elastisch, de collageen cross-links nemen toe. De bloedvoorziening vermindert. Dit betekent niet dat ouderen geen sport kunnen doen, maar wel dat de tolerantie voor foutmarges kleiner wordt. Een 20-jarige kan wegkomen met trainingsfouten die bij een 50-jarige direct tot klachten leiden.
Gender. Geslacht speelt een rol, mannen hebben een hoger risico op achillespeesklachten dan vrouwen. Dit heeft te maken met hormonale verschillen, anatomische verschillen in peesstructuur en verschillen in activiteitspatronen. Vrouwen in de menopauze hebben door dalende oestrogeen niveaus ook verhoogd risico.
Body weight and height. Lichaamsgewicht en lengte beïnvloeden de belasting op je achillespees. Hoe zwaarder je bent, hoe meer kracht er bij elke stap door je pees gaat. Lange mensen hebben langere hefbomen, wat betekent dat hun pezen bij dezelfde beweging meer kracht moeten opvangen. Overgewicht is een significante risicofactor, vooral in combinatie met een sedentaire leefstijl gevolgd door plotselinge activiteit.
Hormonal background. Hormonen beïnvloeden peesweefsel. Schildklierhormonen, groeihormoon, geslachtshormonen, ze hebben allemaal effect op collageen synthese en afbraak. Mensen met hormoonproblemen zoals hypothyreoïdie of diabetes hebben verhoogd risico. Ook gebruik van anabole steroïden verstoort de peesadaptatie.
Genetic constitution. Je genetische aanleg speelt een rol. Sommige mensen hebben van nature stevigere, veerkrachtigere pezen. Anderen hebben collageen varianten die hen gevoeliger maken voor peesproblemen. Je kunt je genetica niet veranderen, maar het verklaart wel waarom sommige mensen ondanks alles geen peesklachten krijgen, terwijl anderen bij minimale triggers al problemen ontwikkelen.
Pre-existing disorders. Bestaande aandoeningen verhogen je risico. Reuma, jicht, diabetes, doorbloedingsstoornissen, alle systemische ziekten die weefselkwaliteit beïnvloeden maken je pezen kwetsbaarder. Ook neurologische aandoeningen die je coördinatie beïnvloeden kunnen indirect leiden tot peesoverbelasting.
Prior tendon injuries. Eerdere peesklachten zijn een sterke voorspeller voor nieuwe problemen. Een pees die eerder beschadigd is geweest, heeft vaak structurele veranderingen behouden. Littekenweefsel, verminderde elasticiteit, verstoorde collageen organisatie. Dit maakt de pees kwetsbaarder voor hernieuwde overbelasting. Daarom is goede revalidatie na een eerste episode zo belangrijk.
Extrinsieke factoren: invloeden van buitenaf
Dit zijn externe factoren, dingen om je heen die je risico beïnvloeden. Het goede nieuws: deze kun je vaak wel aanpassen.
Workplace, sports, daily life. Je werk en dagelijkse activiteiten bepalen grotendeels hoeveel en hoe je achillespees belast wordt. Een postbode die dagelijks kilometers loopt heeft andere belasting dan een kantoorwerker. Tegelijkertijd heeft die kantoorwerker die de hele dag zit en dan in het weekend intensief gaat sporten juist een groot risico door het contrast tussen inactiviteit en activiteit. Ook je sporttype maakt uit, spring- en loopsporten belasten de achillespees het meest.
Smoking. Roken is een belangrijke maar onderschatte risicofactor. Nicotine vernauwt bloedvaten, waardoor de bloedtoevoer naar pezen vermindert. Pezen zijn al slecht doorbloed, roken maakt dit erger. Dit belemmert herstel en maakt het weefsel kwetsbaarder. Rokers hebben aantoonbaar meer peesklachten en langzamer herstel.
Alcohol. Overmatig alcoholgebruik beïnvloedt weefselgezondheid negatief. Alcohol verstoort de eiwitsynthese, vergroot ontstekingsreacties en vermindert de kwaliteit van herstelprocessen. Matig alcoholgebruik lijkt geen probleem, maar chronisch overmatig gebruik is een risicofactor.
Bad nutritional habit. Voeding is fundamenteel voor peesweefsel. Pezen hebben eiwit nodig voor collageen synthese, vitamine C voor collageen cross-linking, en voldoende mineralen. Een dieet arm aan deze voedingsstoffen belemmert peesonderhoud en herstel. Ook crash diëten en chronische ondervoeding zijn problematisch.
Environmental factors. Omgevingsfactoren zoals koud weer maken pezen stijver en kwetsbaarder. Sporten in de kou zonder goede warming up vergroot het risico. Ook verkeerd schoeisel is een grote factor. Schoenen die te stijf zijn, geen demping hebben, of juist te veel demping zonder stabiliteit, beïnvloeden de biomechanica en kunnen tot overbelasting leiden. Hardloopondergrond speelt ook mee, beton is harder voor je pezen dan een bospad.
Pharmacological agents. Bepaalde medicijnen verhogen het risico op peesproblemen. Fluoroquinolone antibiotica (zoals ciprofloxacine) zijn berucht om peesrupturen als bijwerking. Statines kunnen spierproblemen geven die indirect peesbelasting verhogen. Corticosteroïden verzwakken peesweefsel bij langdurig gebruik.
Van triggers naar tendinopathie
Nu begrijpen we de triggers, maar hoe leiden deze tot daadwerkelijke peesschade? Dit model beschrijft hoe een gezonde pees door verschillende stadia van pathologie gaat.
Stap 1: Multifactorial etiology
Wanneer de triggers samenwerken, ontstaat er een multifactoriële etiologie. Dit betekent dat je peesbiologie, biomechanica, structuur en compositie veranderen. Je pees probeert zich aan te passen aan de belasting en omstandigheden, maar als de triggers te sterk zijn of te lang aanhouden, schiet deze adaptatie tekort.
Stap 2: Het herstelmechanisme
Een gezonde pees heeft een continu proces van repair en adaptation. Microscopische schade ontstaat bij normale belasting, en dit is geen probleem als het lichaam tijd en middelen heeft om te herstellen. De cyclus tussen healthy tendon en reactive tendinopathy is normaal en omkeerbaar. Dit is waar je pees sterker wordt, het principe van supercombinatie.
Maar wanneer de risicofactoren te groot worden, verschuift deze balans. De pees komt in een fase van dysrepair, waarbij het herstel verstoord raakt.
Stap 3: Tendon dysrepair
In de dysrepair fase gebeuren er vier problematische dingen tegelijk. Ten eerste ontstaat er microtrauma dat niet goed herstelt. Ten tweede treedt er inflammation op, een ontstekingsreactie die eigenlijk bedoeld is om herstel te starten maar in dit stadium eerder schadelijk wordt. Ten derde ontstaat oxidative stress, waarbij schadelijke vrije radicalen het weefsel beschadigen. En ten vierde raakt de matrix metalloproteinase balans verstoord, enzymen die normaal oud collageen afbreken worden overactief. Tegelijkertijd treedt apoptosis op, celdood van peescellen.
Als deze dysrepair fase niet wordt doorbroken door adequate behandeling en het wegnemen van triggers, evolueert de situatie verder.
Stap 4: Degenerative tendinopathy
Dit is het chronische stadium. De pees ondergaat structurele veranderingen die niet meer volledig omkeerbaar zijn. De tendon matrix verandert, het normale collageen type I wordt deels vervangen door inferieur collageen type III. Er ontstaan veranderingen in cellulariteit, met abnormale celtypen en verminderde aantallen gezonde peescellen. Cell phenotypes veranderen, cellen gaan zich anders gedragen. MMPs en cytokine profiles blijven verstoord, chronische lage-gradige ontsteking houdt aan.
Ook ontstaan er verstoringen in cell-cell en cell-matrix interacties, de communicatie tussen cellen en hun omgeving raakt verstoord. Vascularity neemt toe, er groeien abnormale bloedvaten de pees in, vaak vergezeld van zenuwweefsel wat de pijn verklaart. Innervation, de aanwezigheid van zenuwvezels in de pees, neemt toe. Normaal heeft een pees nauwelijks zenuwen, maar in degeneratieve tendinopathie groeit er zenuwweefsel in, wat chronische pijn veroorzaakt.
End state: Tendon tear or rupture
Als de degeneratieve tendinopathie onbehandeld blijft en de triggers aanhouden, kan het eindstadium bereikt worden. Een gedeeltelijke of volledige peesruptuur. Dit is het moment waarop het verzwakte weefsel het begeeft onder een belasting die een gezonde pees probleemloos zou doorstaan. Vaak gebeurt dit bij een relatief normale beweging, een sprint, een sprong, een plotselinge richting verandering. De pees knapt omdat de onderliggende structuur al ernstig verzwakt was.
Welke factoren kun jij beïnvloeden?
Nu we het volledige plaatje zien, wordt duidelijk dat sommige risicofactoren buiten jouw controle liggen, maar veel factoren wel degelijk beïnvloedbaar zijn. Laten we dit praktisch maken.
Niet beïnvloedbaar: Je leeftijd, geslacht, lengte, genetica en eerdere peesklachten kun je niet veranderen. Dit betekent niet dat je machteloos bent, maar wel dat je deze factoren moet accepteren en compenseren door extra aandacht aan beïnvloedbare factoren.
Wel beïnvloedbaar: Mechanische belasting is de grootste beïnvloedbare factor. Train slim, bouw belasting geleidelijk op, varieer je training, zorg voor goede warming up en cooling down. Ook muscle imbalance kun je aanpakken met gericht krachttraining. Malignment kun je deels corrigeren met goede schoenen, inlays of in ernstige gevallen fysiotherapeutische begeleiding.
Lichaamsgewicht is beïnvloedbaar en heeft grote impact. Afvallen vermindert direct de belasting op je achillespees. Stoppen met roken is misschien wel de meest effectieve interventie met de grootste impact op peesweefsel. Ook voeding kun je optimaliseren, zorg voor voldoende eiwit, vitamine C en algemeen goede voeding.
Je werk kun je misschien niet veranderen, maar je kunt wel bewuster omgaan met belasting. Regelmatig pauzes nemen, afwisselen tussen staan en zitten, goede werkschoenen. Ook je sportactiviteiten kun je aanpassen, doseren, periodiseren. Schoenen en omgevingsfactoren zijn volledig beïnvloedbaar, investeer in goede sportschoenen en vervang ze tijdig.
Bij medicatie kun je met je arts bespreken of alternatieven mogelijk zijn als je fluoroquinolones of andere risicovolle medicijnen gebruikt.
Praktische preventie strategieën
Hoe vertaal je deze kennis naar praktijk? Hier zijn concrete strategieën om je risico te verlagen.
De tien procent regel. Verhoog je trainingsbelasting nooit met meer dan tien procent per week. Dit geldt voor kilometers, trainingsfrequentie, intensiteit. Deze conservatieve opbouw geeft je pezen tijd om te adapteren.
Krachttraining voor kuitspieren. Maak krachtoefeningen voor je kuiten een vast onderdeel van je routine. Twee tot drie keer per week calf raises, zowel met gestrekte als gebogen knie om zowel gastrocnemius als soleus te trainen. Gebruik progressieve overload, bouw het gewicht geleidelijk op.
Mobiliteit en flexibiliteit. Onderhoud goede beweeglijkheid in je enkel, knie en heup. Stijfheid in deze gewrichten kan abnormale belasting op je achillespees veroorzaken. Dynamische mobilisatie oefeningen zijn effectiever dan statische stretches.
Voedingsoptimalisatie. Zorg voor minimaal 1,6 gram eiwit per kilogram lichaamsgewicht per dag. Neem voldoende vitamine C, minimaal 100mg per dag, idealiter rond je training. Overweeg collageen supplementen 30-60 minuten voor je training.
Schoenenmanagement. Vervang hardloopschoenen na 600-800 kilometer. Let op slijtagepatronen, deze kunnen standsafwijkingen onthullen. Pas nieuwe schoenen geleidelijk in, wissel ze af met je oude schoenen.
Recovery en rust. Bouw rustdagen in je schema. Je pees adapteert tijdens rust, niet tijdens training. Zorg voor voldoende slaap, minimaal 7-8 uur. Manage stress, chronische stress belemmert herstel.
Warming up protocol. Start elke training met minimaal 10 minuten lage intensiteit cardio gevolgd door dynamische mobilisatie. Dit verhoogt de temperatuur van je pezen en maakt ze minder kwetsbaar.
Herken de waarschuwingssignalen
Vroege detectie voorkomt dat een reactieve tendinopathie evolueert naar degeneratieve pathologie. Let op deze signalen.
Pijn bij het beginnen van activiteit die vermindert tijdens warming up maar terugkomt na afloop is een klassiek teken van beginnende tendinopathie. Ook ochtendstijfheid, vooral de eerste stappen uit bed, wijst op peesproblemen. Zwelling of verdikking van de pees, voelbaar als een knobbel, is een duidelijk signaal. Gevoeligheid bij drukken op de pees, vooral 2-6 cm boven de hiel, duidt op pathologie.
Als je meerdere van deze signalen herkent, wacht dan niet. Vroege interventie is veel effectiever dan behandeling van chronische degeneratieve tendinopathie.
De rol van professionele diagnostiek
Bij PeesExpert Chris in Katwijk gebruiken we een uitgebreide aanpak om jouw specifieke risicoprofiel in kaart te brengen. Met echografie zien we de structurele toestand van je pees, we kunnen vaststellen in welke fase van het model je zit. Is er sprake van reactieve tendinopathie die nog volledig omkeerbaar is, of zijn er al degeneratieve veranderingen?
Daarnaast doen we een uitgebreide anamnese waarbij we al je risicofactoren inventariseren. We kijken naar je trainingsgeschiedenis, medische geschiedenis, leefstijl, werk en dagelijkse belasting. Ook voeren we functionele testen uit om muscle imbalance en biomechanische problemen te identificeren.
Op basis van deze informatie maken we een gepersonaliseerd behandel- en preventieplan. Dit plan richt zich niet alleen op symptoombestrijding, maar op het aanpakken van de onderliggende triggers. We identificeren welke factoren bij jou het grootste risico vormen en maken een strategie om deze aan te pakken.
Behandeling bij PeesExpert Chris
De behandeling hangt af van in welke fase je zit. Bij reactieve tendinopathie ligt de focus op het verminderen van triggers en het ondersteunen van het natuurlijke herstelproces. Relatieve rust, niet complete inactiviteit maar wel belastingreductie. Isometrische oefeningen voor pijnverlichting. Aanpassen van trainingsschema’s en het wegnemen van beïnvloedbare risicofactoren.
Bij tendon dysrepair wordt het intensiever. We moeten de verstoorde herstelprocessen doorbreken en de balans herstellen. Dit vraagt om gerichte oefentherapie met progressieve belasting, vaak aangevuld met technieken zoals shockwave therapie of EPTE om de weefselrespons te stimuleren. Ook voedingsoptimalisatie en leefstijlaanpassingen worden belangrijker.
Bij degeneratieve tendinopathie is geduld vereist. De structurele veranderingen zijn niet snel te herstellen. We richten ons op het optimaliseren van de functie binnen de mogelijkheden van het beschadigde weefsel. Langdurige progressieve belastingsopbouw, soms zes tot twaalf maanden. Het doel is niet perfecte weefselstructuur, maar wel pijnvrije functie en voorkoming van verdere degeneratie.
Conclusie: ken je risico’s, bescherm je pezen
Achillespeesblessures zijn niet willekeurig en niet onvermijdbaar. Ze ontstaan door een complex samenspel van mechanische, intrinsieke en extrinsieke factoren. Door te begrijpen welke factoren bij jou een rol spelen, kun je gericht werken aan preventie en herstel.
Accepteer de factoren die je niet kunt veranderen, maar pak actief de factoren aan die wel beïnvloedbaar zijn. Train slim, eet goed, zorg voor je lichaam, luister naar waarschuwingssignalen. En als klachten ontstaan, zoek dan tijdig professionele hulp om te voorkomen dat reactieve tendinopathie evolueert naar chronische degeneratie.
Bij PeesExpert Chris in Katwijk helpen we je dit complexe plaatje te ontrafelen. Met echografie, functionele testen en grondige analyse brengen we jouw risicoprofiel in kaart en maken we een plan dat werkt voor jouw specifieke situatie. Want elke achillespees is anders, en elke patiënt verdient een behandeling die past bij zijn of haar unieke combinatie van risicofactoren.
Veelgestelde vragen
Waarom krijg ik telkens weer achillespeesklachten?
Terugkerende achillespeesklachten wijzen erop dat de onderliggende triggers niet zijn weggenomen. Vaak zijn mensen goed in symptoombestrijding maar pakken ze de oorzakelijke factoren zoals training errors, muscle imbalance of biomechanische problemen niet aan. Ook kan het zijn dat je pees nooit volledig is hersteld en dus kwetsbaar blijft.
Welke risicofactor is het belangrijkst om aan te pakken?
Dit is individueel, maar voor de meeste mensen is mechanische overbelasting de belangrijkste beïnvloedbare factor. Specifiek training errors en te snelle belastingsopbouw zijn de meest voorkomende triggers. Als je rookt is stoppen waarschijnlijk de meest impactvolle interventie die je kunt doen.
Kan ik sporten met achillespeesklachten?
Dit hangt af van de fase waarin je zit. Bij reactieve tendinopathie kan aangepaste belasting vaak wel, bij dysrepair is meer voorzichtigheid geboden. De vuistregel is dat pijn tijdens activiteit acceptabel is tot maximaal 3 op 10, en niet langer dan twee uur na de activiteit mag aanhouden. Overleg altijd met een specialist.
Hoe lang duurt herstel van achillespeesklachten?
Dit hangt af van de fase. Reactieve tendinopathie kan binnen 2-6 weken herstellen met goede behandeling. Tendon dysrepair vraagt 6-12 weken. Degeneratieve tendinopathie kan 6-12 maanden vragen. Complete genezing betekent niet altijd perfecte weefselstructuur, maar wel pijnvrije functie.
Is overgewicht echt zo belangrijk voor achillespeesklachten?
Ja, lichaamsgewicht heeft directe impact op de belasting van je achillespees. Elk kilo extra gewicht betekent meerdere kilo’s extra kracht bij hardlopen en springen. Afvallen is een van de meest effectieve interventies, vooral in combinatie met krachttraining.
Moet ik stoppen met hardlopen als ik achillespeesklachten heb?
Niet per se volledig stoppen, maar wel aanpassen. Verlaag je trainingsvolume en intensiteit, overweeg tijdelijk overstappen naar minder belastende activiteiten zoals fietsen of zwemmen. Build-up moet zeer geleidelijk gebeuren onder begeleiding. Return to running is de laatste fase van revalidatie.
Helpen voedingssupplementen bij achillespees herstel?
Collageen supplementen (15-20 gram) genomen 30-60 minuten voor training met vitamine C kunnen peesherstel ondersteunen. Dit vervangt geen goede behandeling maar kan wel een zinvolle aanvulling zijn. Voldoende totale eiwitinname (1,6-2,0 gram per kg lichaamsgewicht) is belangrijker dan supplementen.
Bronnenlijst
Cook, J. L., & Purdam, C. R. (2009). Is tendon pathology a continuum? A pathology model to explain the clinical presentation of load-induced tendinopathy. British Journal of Sports Medicine, 43(6), 409-416. https://doi.org/10.1136/bjsm.2008.051193
Järvinen, T. A., Kannus, P., Maffulli, N., & Khan, K. M. (2005). Achilles tendon disorders: etiology and epidemiology. Foot and Ankle Clinics, 10(2), 255-266. https://doi.org/10.1016/j.fcl.2005.01.013
Li, H. Y., & Hua, Y. H. (2016). Achilles tendinopathy: current concepts about the basic science and clinical treatments. BioMed Research International, 2016, 6492597. https://doi.org/10.1155/2016/6492597
Magnusson, S. P., Langberg, H., & Kjaer, M. (2010). The pathogenesis of tendinopathy: balancing the response to loading. Nature Reviews Rheumatology, 6(5), 262-268. https://doi.org/10.1038/nrrheum.2010.43
Maffulli, N., Khan, K. M., & Puddu, G. (1998). Overuse tendon conditions: time to change a confusing terminology. Arthroscopy: The Journal of Arthroscopic & Related Surgery, 14(8), 840-843. https://doi.org/10.1016/s0749-8063(98)70021-0
Riley, G. (2008). Tendinopathy—from basic science to treatment. Nature Clinical Practice Rheumatology, 4(2), 82-89. https://doi.org/10.1038/ncprheum0700
Scott, A., Backman, L. J., & Speed, C. (2015). Tendinopathy: Update on pathophysiology. Journal of Orthopaedic & Sports Physical Therapy, 45(11), 833-841. https://doi.org/10.2519/jospt.2015.5884
Silbernagel, K. G., Thomeé, R., Eriksson, B. I., & Karlsson, J. (2007). Continued sports activity, using a pain-monitoring model, during rehabilitation in patients with Achilles tendinopathy: a randomized controlled study. The American Journal of Sports Medicine, 35(6), 897-906. https://doi.org/10.1177/0363546506298279
Van der Plas, A., de Jonge, S., de Vos, R. J., van der Heide, H. J., Verhaar, J. A., Weir, A., & Tol, J. L. (2012). A 5-year follow-up study of Alfredson’s heel-drop exercise programme in chronic midportion Achilles tendinopathy. British Journal of Sports Medicine, 46(3), 214-218. https://doi.org/10.1136/bjsm.2011.084954
Xu, Y., & Murrell, G. A. (2008). The basic science of tendinopathy. Clinical Orthopaedics and Related Research, 466(7), 1528-1538. https://doi.org/10.1007/s11999-008-0286-4