Bel ons nu: +31611525672
Als je al langere tijd last hebt van achillespeesklachten (lees hier meer over de achillespees), heb je waarschijnlijk al van alles geprobeerd. Rust, shockwave, oefeningen, misschien zelfs injecties. Maar wist je dat het echte probleem ergens anders kan liggen? Recent wetenschappelijk onderzoek laat zien dat verminderde activatie van je kuitspier, de gastrocnemius, een sleutelrol speelt in het ontstaan én in stand houden van achillespeesklachten.
In deze blog leg ik je uit hoe gastrocnemius inhibitie leidt tot achillespeesklachten, en belangrijker nog, hoe je deze kennis kunt gebruiken voor effectief herstel. Bij PeesExpert Chris in Katwijk zie ik dagelijks mensen met hardnekkige achillespeesklachten waarbij dit mechanisme een hoofdrol speelt.
Wat is gastrocnemius inhibitie?
De gastrocnemius is de grote kuitspier die via de achillespees aan je hielbot vastzit. Bij gastrocnemius inhibitie werkt deze spier niet optimaal door verstoringen in het zenuwstelsel. Dit kan ontstaan als beschermingsreactie bij pijn, maar ook door langdurige inactiviteit.
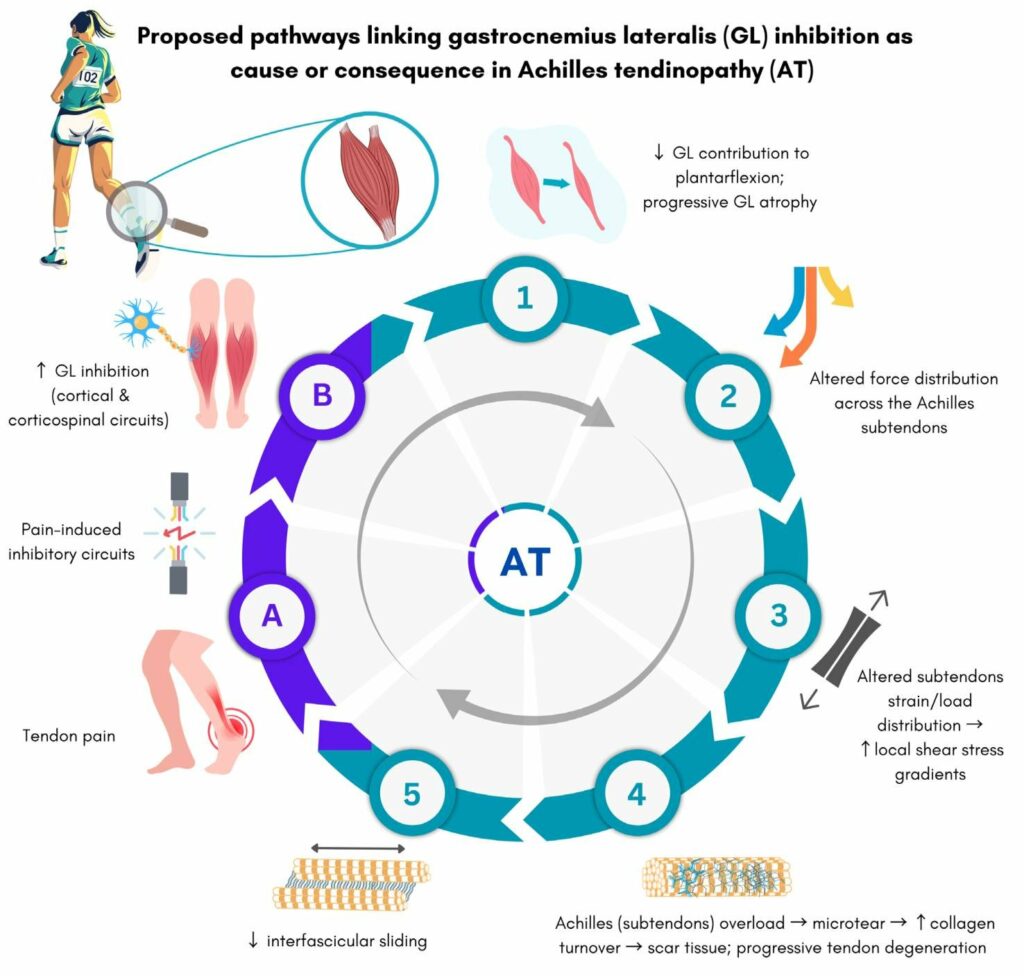
Er spelen twee neurologische systemen een rol. Ten eerste corticale circuits, de verbindingen tussen hersenen en spieren die verstoord raken bij pijn of inactiviteit. Ten tweede pijngeïnduceerde inhibitoire circuits, beschermingsmechanismen die verdere schade moeten voorkomen. Beide zorgen ervoor dat je kuitspier minder krachtig samentrekt, ook als de spier zelf gezond is.
De vicieuze cirkel: van kuitinhibitie naar peesoverbelasting
Wanneer je gastrocnemius niet optimaal functioneert, ontstaat er een ketenreactie in vijf stappen:
Stap 1: Verstoorde krachtsverdeling. Normaal verdelen de krachten zich gelijkmatig over je achillespees. Zodra de gastrocnemius minder werkt, moet de soleus het overnemen. Het resultaat is een abnormale krachtsverdeling met pieken en dalen in belasting waar die niet horen.
Stap 2: Verhoogde lokale spanning. Die abnormale krachtsverdeling zorgt voor lokaal overbelaste regio’s in je achillespees. Vergelijk het met een touw waar je alleen aan één kant trekt. Dit leidt tot verhoogde schuifspanningsgradiënten waarbij sommige vezels veel harder moeten werken dan andere.
Stap 3: Microtrauma en celproblemen. Bij chronische overbelasting ontstaan microscopisch kleine scheurtjes sneller dan je lichaam kan herstellen. Op celniveau breekt het collageen netwerk af terwijl de aanmaak van nieuw collageen afneemt. Het normale evenwicht tussen opbouw en afbraak verstoort.
Stap 4: Progressieve peesdegeneratie. De microtrauma’s leiden tot verdikking van de pees, maar dat is geen goed teken. De verdikking bestaat uit desorganiseerd collageen, abnormale bloedvaten en littekenweefsel. Op echografie is dit zichtbaar als een opgezette, donkergrijze pees in plaats van het normale helderwitte beeld. Littekenweefsel is minder elastisch en sterk, waardoor de pees zijn veerkracht verliest.
Stap 5: Verminderde interfasciculaire glijding. Een gezonde pees bestaat uit bundels vezels die langs elkaar schuiven. Door littekenweefsel raken deze vezels aan elkaar vast. Je voelt dit als stijfheid, vooral ’s ochtends. De pees kan niet meer soepel meebewegen, wat nóg meer abnormale spanningen veroorzaakt.
En dan sluit de cirkel zich. Al deze peesproblemen zorgen voor pijn, en pijn triggert precies die pijngeïnduceerde inhibitoire circuits. Je lichaam remt de kuitspier nóg verder. Zonder gerichte interventie blijf je in deze cyclus ronddraaien.
Twee wegen naar hetzelfde probleem
Gastrocnemius inhibitie kan zowel oorzaak als gevolg zijn van achillespeesklachten. Er zijn twee routes:
Route A: De pijncyclus. Je krijgt achillespeesklachten door overbelasting of trauma. Pijn activeert beschermingsmechanismen die je kuitspier remmen. Deze inhibitie zorgt voor abnormale belasting, wat de peesproblemen verergert, wat meer pijn geeft, wat meer inhibitie geeft.
Route B: De spierroute. Door onderactiviteit, slechte bewegingspatronen of neurologische verstoringen werkt je gastrocnemius niet optimaal. Dit leidt direct tot abnormale belasting van de achillespees. Zodra er pijn ontstaat, sluit ook hier de cyclus zich.
Veel mensen herkennen dit patroon. Je kuit voelt minder krachtig, je achillespees is stijf (vooral ’s ochtends), je belast je been anders tijdens lopen. Deze signalen wijzen op gastrocnemius inhibitie.
De oplossing: doorbreken van de cyclus
Bij PeesExpert Chris in Katwijk behandelen we achillespeesklachten met een gefaseerde aanpak gericht op gastrocnemius functie én peeskwaliteit.
Fase 1: Pijnreductie. We gebruiken isometrische oefeningen die pijnverlichtend werken via neurologische mechanismen. Je spier spant aan zonder beweging, wat de pees niet overbelast maar wel de pijncyclus onderbreekt. Technieken zoals manuele therapie helpen de pijngeïnduceerde inhibitie te verminderen.
Fase 2: Heractivatie van de gastrocnemius. Met gerichte neuromusculaire training leren we je hersenen en spier weer samenwerken. We beginnen met bewustwordingsoefeningen en bouwen op met progressieve belasting, van standing calf raises naar single leg varianten met gewicht. Daarnaast werken we aan interfasciculaire glijding met stretch-oefeningen en mobilisaties.
Fase 3: Progressieve belastingsopbouw. Pezen hebben mechanische belasting nodig om te herstellen. We gebruiken progressieve overload en verhogen elke week de belasting door meer gewicht, herhalingen of moeilijkere varianten. Monitoring is cruciaal: beetje pijn tijdens oefeningen (max 3/10) is acceptabel, maar pijn die langer dan twee uur aanhoudt is een waarschuwing.
Fase 4: Return to function. De laatste fase bereidt je voor op je normale activiteiten of sport met specifieke training. Voor hardlopers betekent dit plyometrische oefeningen, voor kantoorwerkers vooral uithoudingsvermogen. We bouwen systematisch op en blijven werken aan behoud van kuitfunctie en peeskwaliteit.
De rol van echografie
Bij PeesExpert Chris gebruiken we echografie om precies te zien wat er in je achillespees gebeurt. We zien verdikking, desorganisatie, littekenweefsel of abnormale bloedvaten. Ook kunnen we de gastrocnemius spier zelf beoordelen op dikte, structuur en hoe hij samentrekt. Tijdens behandeling monitoren we de voortgang: herstelt het peesweefsel, neemt desorganisatie af, groeit de spier weer? Deze objectieve feedback helpt ons en jou om te zien dat behandeling werkt.
Veelgemaakte fouten
Te veel rust lost de onderliggende problematiek niet op. Zonder belasting blijft de kuitinhibitie bestaan en verbetert de peeskwaliteit niet. Alleen stretchen bouwt geen kracht op en lost inhibitie niet op. Te snelle progressie leidt tot terugval, luister naar pijnsignalen. De grootste fout is alleen focussen op de pees zonder naar de kuit te kijken. Gastrocnemius inhibitie is vaak het startpunt.
Hoe lang duurt herstel?
Dit hangt af van meerdere factoren. Hoe langer je klachten bestaan, hoe meer structurele veranderingen en hoe langer herstel duurt. Acute klachten kunnen binnen zes tot twaalf weken herstellen, chronische problematiek vraagt zes tot negen maanden. Ook de ernst van peesveranderingen, je therapietrouw, leeftijd en gezondheid spelen mee. Gemiddeld kun je rekenen op minimaal drie maanden voor merkbare verbetering, en zes tot twaalf maanden voor volledig herstel bij chronische klachten.
Preventie en wanneer naar een specialist
Als je eenmaal hersteld bent, blijf krachtoefeningen doen (een tot twee keer per week calf raises). Varieer je belasting en vermijd plotselinge pieken. Bouw training geleidelijk op, let op je schoenen en luister naar je lichaam. Kleine signalen negeren kunnen tot grote problemen leiden.
Zoek hulp als pijn langer dan twee weken aanhoudt, steeds terugkomt na herstel, of je dagelijkse activiteiten beperkt. Bij PeesExpert Chris in Katwijk zijn we gespecialiseerd in hardnekkige achillespeesklachten. Met echografie stellen we precies vast wat er aan de hand is en maken een behandelplan dat past bij jouw situatie.
Conclusie: doorbreek de cyclus
Achillespeesklachten zijn complex, maar met de juiste kennis en aanpak goed te behandelen. De sleutel ligt in het begrijpen van de centrale rol van gastrocnemius inhibitie en de vicieuze cirkel die dit in gang zet. Door gericht te werken aan het herstel van kuitfunctie, progressieve belasting van de pees, en het verbeteren van peeskwaliteit, kunnen we deze cyclus doorbreken.
Een paar praktische tips voor je dagelijkse revalidatie: begin elke dag met bewegingen van de achillespees in bed voordat je opstaat. Warm altijd op voor krachtoefeningen. Combineer krachtoefeningen met stretches, doe eerst je calf raises, dan eventueel (als het voor je fijn voelt en geen pijn doet) stretchen. Gebruik koude therapie na intensieve belasting en slaap met je voet in neutrale positie.
Herstel vraagt om geduld, discipline en vaak professionele begeleiding. Bij PeesExpert Chris in Katwijk helpen we dagelijks mensen met hardnekkige achillespeesklachten. Met echografie, gerichte oefentherapie en individuele begeleiding doorbreken we de cyclus en zetten we je weer op weg naar volledig herstel. Wacht niet tot je klachten chronisch worden, hoe eerder je start met de juiste behandeling, hoe sneller en effectiever je vaak herstelt.
Veelgestelde vragen
Wat is gastrocnemius inhibitie precies?
Gastrocnemius inhibitie is verminderde activatie van de grote kuitspier door verstoringen in het zenuwstelsel. Dit kan ontstaan door pijn, langdurige inactiviteit of neurologische problemen. De spier trekt niet meer optimaal samen, ook al is het spierweefsel zelf gezond.
Hoe weet ik of mijn kuitspier geïnhibeerd is?
Signalen zijn verminderde kracht bij calf raises, snelle vermoeidheid van je kuit, een gevoel van zwakte in je onderbeen, en moeite om op je tenen te staan. Op echografie kunnen we ook zien of er sprake is van spieratrofie.
Kan ik met achillespeesklachten blijven sporten?
Dit hangt af van de ernst van je klachten. In de acute fase is rust of aangepaste belasting belangrijk. Zodra de pijn afneemt, is gecontroleerde belasting juist essentieel voor herstel. Complete rust is zelden de oplossing. Bespreek met een specialist welke activiteiten veilig zijn.
Hoeveel krachtoefeningen moet ik doen per week?
Voor optimaal herstel zijn drie tot vier sessies per week aan te raden in de revalidatiefase. Elke sessie focus je op calf raises met progressieve belasting. Zorg voor minimaal één rustdag tussen intensieve sessies om herstel mogelijk te maken.
Waarom helpt rust niet bij mijn achillespeesklachten?
Rust vermindert weliswaar de pijn, maar lost de onderliggende problematiek niet op. De gastrocnemius inhibitie blijft bestaan, de peeskwaliteit verbetert niet, en zodra je weer belast komen de klachten terug. Pezen hebben mechanische belasting nodig om te herstellen en sterker te worden.
Helpen injecties bij achillespeesklachten?
Dit hangt af van het type injectie en de fase van je klachten. Corticosteroïd injecties worden afgeraden omdat ze peesweefsel kunnen verzwakken. PRP injecties kunnen in sommige gevallen helpen, maar zijn geen wondermiddel. De basis blijft oefentherapie en belastingsopbouw.
Kan mijn achillespees volledig herstellen?
In de meeste gevallen ja. Met de juiste behandeling kunnen pezen aanzienlijk herstellen en weer goed functioneren. Structurele veranderingen op echografie blijven soms zichtbaar, maar dit betekent niet dat je blijvend klachten houdt. Functie is belangrijker dan hoe het er op een scan uitziet.
Bronnenlijst
Alfredson, H., & Cook, J. (2007). A treatment algorithm for managing Achilles tendinopathy: new treatment options. British Journal of Sports Medicine, 41(4), 211-216. https://doi.org/10.1136/bjsm.2007.035543
Cook, J. L., & Purdam, C. R. (2009). Is tendon pathology a continuum? A pathology model to explain the clinical presentation of load-induced tendinopathy. British Journal of Sports Medicine, 43(6), 409-416. https://doi.org/10.1136/bjsm.2008.051193
Docking, S. I., & Cook, J. (2019). How do tendons adapt? Going beyond tissue responses to understand positive adaptation and pathology development: A narrative review. Journal of Musculoskeletal & Neuronal Interactions, 19(3), 300-310.
Hodges, P. W., & Tucker, K. (2011). Moving differently in pain: A new theory to explain the adaptation to pain. Pain, 152(3 Suppl), S90-S98. https://doi.org/10.1016/j.pain.2010.10.020
Maffulli, N., Sharma, P., & Luscombe, K. L. (2004). Achilles tendinopathy: aetiology and management. Journal of the Royal Society of Medicine, 97(10), 472-476. https://doi.org/10.1258/jrsm.97.10.472
Malliaras, P., Barton, C. J., Reeves, N. D., & Langberg, H. (2013). Achilles and patellar tendinopathy loading programmes: A systematic review comparing clinical outcomes and identifying potential mechanisms for effectiveness. Sports Medicine, 43(4), 267-286. https://doi.org/10.1007/s40279-013-0019-z
Rio, E., Kidgell, D., Purdam, C., Gaida, J., Moseley, G. L., Pearce, A. J., & Cook, J. (2015). Isometric exercise induces analgesia and reduces inhibition in patellar tendinopathy. British Journal of Sports Medicine, 49(19), 1277-1283. https://doi.org/10.1136/bjsports-2014-094386
Scott, A., Backman, L. J., & Speed, C. (2015). Tendinopathy: Update on pathophysiology. Journal of Orthopaedic & Sports Physical Therapy, 45(11), 833-841. https://doi.org/10.2519/jospt.2015.5884
Silbernagel, K. G., Thomeé, R., Eriksson, B. I., & Karlsson, J. (2007). Continued sports activity, using a pain-monitoring model, during rehabilitation in patients with Achilles tendinopathy: a randomized controlled study. The American Journal of Sports Medicine, 35(6), 897-906. https://doi.org/10.1177/0363546506298279
van Ark, M., Cook, J. L., Docking, S. I., Zwerver, J., Gaida, J. E., van den Akker-Scheek, I., & Rio, E. (2016). Do isometric and isotonic exercise programs reduce pain in athletes with patellar tendinopathy in-season? A randomised clinical trial. Journal of Science and Medicine in Sport, 19(9), 702-706. https://doi.org/10.1016/j.jsams.2015.11.006