Bel ons nu: +31611525672
Pijn aan de binnenkant van je enkel, voetboog of onderbeen tijdens het hardlopen? Dan kan de tibialis posterior pees geïrriteerd zijn. Dit is een klacht die vaak wordt gemist, omdat hardlopers de pijn in eerste instantie zien als “gewone overbelasting” of “vermoeide voeten”. Toch is het belangrijk om deze klacht serieus te nemen. De tibialis posterior speelt namelijk een cruciale rol in de stabiliteit van je voetboog en enkel tijdens het lopen.

Bij PeesExpert Chris in Katwijk zie ik deze klacht regelmatig bij hardlopers uit Katwijk, Rijnsburg, Noordwijk, Leiden en de Duin- en Bollenstreek. Vaak ontstaat de klacht na een toename in trainingsbelasting, verandering van schoenen, meer heuvels, strandlopen of een periode waarin de voetboog meer belast wordt dan normaal.
In deze blog lees je wat tibialis posterior klachten zijn, hoe je ze herkent, waarom ze bij hardlopers ontstaan en wat je eraan kunt doen.
Wat is de tibialis posterior?
De tibialis posterior is een diepe spier aan de achterzijde van het onderbeen. De pees loopt achter de binnenste enkelknobbel langs en hecht aan de binnenzijde van de voet aan. Deze pees helpt bij het ondersteunen van de voetboog en speelt een belangrijke rol bij het controleren van pronatie: het naar binnen zakken van de voet tijdens het lopen.
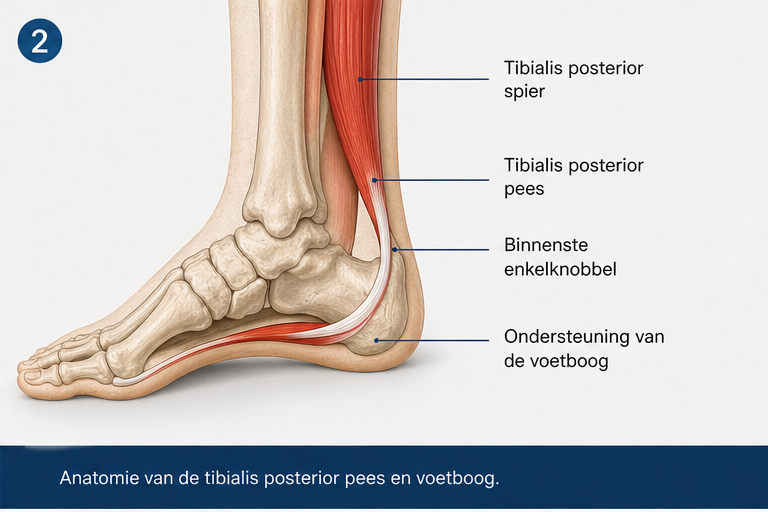
Tijdens hardlopen moet deze pees continu werken. Bij iedere landing vangt de voet krachten op die meerdere keren het lichaamsgewicht kunnen bedragen. De tibialis posterior remt daarbij de naar binnen zakkende beweging van de voet af en helpt vervolgens bij het krachtig afzetten. Juist deze combinatie van remmen, stabiliseren en kracht leveren maakt de pees gevoelig voor overbelasting.
In de medische literatuur wordt deze klacht vaak beschreven als posterior tibial tendon dysfunction of tibialis posterior tendinopathie. Bij langdurige of ernstigere klachten kan de functie van de pees verminderen, waardoor de voetboog meer kan doorzakken. Dit wordt in recente literatuur ook wel gekoppeld aan progressive collapsing foot deformity, vooral bij verder gevorderde stadia.
Hoe herken je tibialis posterior klachten?
Tibialis posterior klachten geven meestal pijn aan de binnenkant van de enkel, achter of net onder de binnenste enkelknobbel. Soms trekt de pijn door naar de binnenzijde van de voetboog of richting het onderbeen.
Veelvoorkomende symptomen zijn:
- Pijn aan de binnenzijde van de enkel of voetboog.
- Pijn die toeneemt tijdens of na hardlopen.
- Gevoeligheid achter de binnenste enkelknobbel.
- Stijfheid of zeurende pijn na belasting.
- Meer klachten bij heuvels, versnellingen, strandlopen of langere duurlopen.
- Moeite met op één been op de tenen staan.
- Een gevoel van instabiliteit of “doorzakken” van de voet.
- Soms lichte zwelling rondom de pees.
Een belangrijk signaal is dat de klacht vaak geleidelijk ontstaat. Je voelt eerst wat irritatie na het lopen, daarna tijdens het lopen en uiteindelijk soms ook bij wandelen of traplopen. Wacht je te lang, dan kan de pees gevoeliger worden en wordt het hersteltraject vaak langer.
Waarom krijgen hardlopers tibialis posterior klachten?
Bij hardlopers ontstaat deze klacht meestal door een mismatch tussen belasting en belastbaarheid. De pees krijgt meer te verwerken dan hij op dat moment aankan.
Een veelvoorkomend scenario is dat iemand zijn trainingsvolume verhoogt, sneller gaat lopen, meer intervaltraining toevoegt of ineens vaker op onverhard terrein loopt. Zeker in Katwijk zie je dat strandlopen, duintraining en lopen op schuine ondergrond extra belasting kunnen geven op de binnenzijde van de enkel en voet.
Andere risicofactoren zijn:
- Een snelle opbouw van kilometers.
- Veel heuvels, duinen of strandlopen.
- Overpronatie of een duidelijk inzakkende voetboog.
- Onvoldoende kracht in kuit, voetspieren en heupregio.
- Schoenen die onvoldoende passen bij je loopstijl.
- Verminderde enkelmobiliteit.
- Te weinig herstel tussen trainingen.
- Eerdere enkel- of voetklachten.
Belangrijk: overpronatie is niet automatisch “fout”. Veel mensen proneren zonder klachten. Het wordt pas relevant wanneer de belasting te snel stijgt of wanneer de tibialis posterior onvoldoende capaciteit heeft om die belasting te controleren.
Is het een ontsteking?
Veel mensen noemen dit “tibialis posterior ontsteking”, maar bij peesklachten is dat vaak te simpel gedacht. Bij langer bestaande peesklachten is er meestal geen klassieke ontsteking, maar eerder sprake van een tendinopathie: een overbelastingsreactie van de pees waarbij de structuur, gevoeligheid en belastbaarheid van de pees veranderd kunnen zijn.
Dat betekent ook dat rust alleen meestal onvoldoende is. Rust kan de pijn tijdelijk verminderen, maar de pees wordt er niet automatisch sterker van. Voor duurzaam herstel moet de pees weer stapsgewijs leren om belasting te verdragen.
Daarom bestaat een goede behandeling niet alleen uit pijn dempen, maar vooral uit:
- belasting tijdelijk aanpassen;
- de juiste oefeningen inzetten;
- loopbelasting slim opbouwen;
- eventueel schoenen of steunzolen beoordelen;
- en bij twijfel de pees goed onderzoeken met echografie.
Wanneer moet je stoppen met hardlopen?
Je hoeft niet altijd volledig te stoppen met hardlopen. De juiste keuze hangt af van de ernst van de klacht.
Een praktische richtlijn:
- Milde klachten mag je vaak blijven lopen als de pijn tijdens het lopen maximaal licht aanwezig is en binnen 24 uur weer terugzakt naar het oude niveau.
- Toenemende pijn tijdens het lopen, napijn de volgende dag of pijn bij wandelen is het verstandig om tijdelijk te minderen.
- Duidelijke zwelling, krachtverlies of moeite met op één been op de tenen staan is hardlopen meestal tijdelijk niet verstandig.
Het doel is niet om de pees volledig te ontzien, maar om de belasting zó te doseren dat herstel mogelijk wordt. Dit is precies waar veel hardlopers de fout ingaan: ze nemen óf te veel rust, óf ze blijven doorlopen tot de pees steeds gevoeliger wordt.
Hoe wordt de diagnose gesteld?
De diagnose wordt meestal gesteld op basis van het verhaal, lichamelijk onderzoek en eventueel aanvullend beeldvormend onderzoek. Tijdens het onderzoek wordt gekeken naar:
- pijnlocatie;
- drukpijn op de pees;
- kracht van de tibialis posterior;
- voetstand en voetboog;
- enkelmobiliteit;
- single leg heel raise;
- looppatroon;
- reactie op belasting.
Bij PeesExpert Chris in Katwijk kan echografie helpen om de pees beter te beoordelen. Met echo kun je onder andere kijken naar verdikking van de pees, vocht rondom de pees, tekenen van degeneratieve veranderingen of andere oorzaken van pijn aan de binnenzijde van de enkel. Onderzoek laat zien dat zowel echografie als MRI een rol kunnen spelen in de diagnostiek van posterior tibial tendon dysfunction, waarbij de keuze afhankelijk is van de klinische vraag en ernst van de klachten.
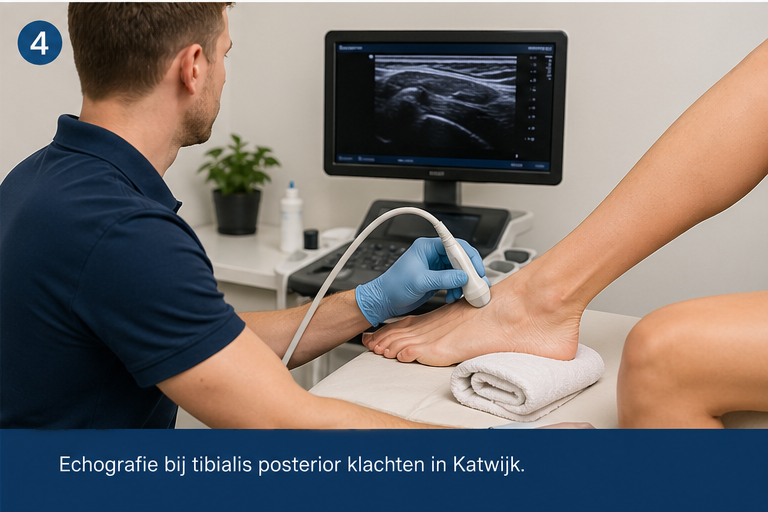
Echografie is vooral waardevol omdat je snel en praktisch kunt beoordelen of de pees zelf betrokken is en of het behandelplan daarop moet worden aangepast.
Behandeling van tibialis posterior klachten
Een effectieve aanpak bestaat uit meerdere onderdelen. Er is zelden één magische oefening of één snelle oplossing. De kern is: belasting verlagen waar nodig, belastbaarheid gericht opbouwen en de oorzaak van overbelasting aanpakken.
1. Belastingsmanagement
In de eerste fase moet de irritatie afnemen. Dat betekent vaak tijdelijk minder hardlopen, minder heuvels, minder strandlopen en minder intensieve trainingen. Wandelen, fietsen of crosstrainer kunnen tijdelijk betere opties zijn.
Belangrijk is dat je niet alleen kijkt naar het aantal kilometers, maar ook naar de totale peesbelasting. Een korte intervaltraining kan voor de tibialis posterior zwaarder zijn dan een rustige duurloop.
2. Krachttraining van de tibialis posterior
De pees moet sterker worden. Dat gebeurt door progressieve krachttraining. In het begin kan dit bestaan uit gecontroleerde oefeningen zoals voet-inversie met elastiek, isometrische aanspanning of rustige calf raises met aandacht voor voetpositie.
Later bouw je op naar zwaardere oefeningen zoals single leg heel raises, excentrische belasting, step-downs en functionele loopgerichte oefeningen.
Een systematische review laat zien dat er nog relatief weinig hoogwaardig onderzoek is naar de beste oefenvorm, maar dat oefentherapie, vaak gecombineerd met orthoses of ondersteuning, een belangrijke rol speelt in de conservatieve behandeling.
3. Kuit- en voetspierkracht verbeteren
De tibialis posterior werkt nooit alleen. Ook de kuitspieren, voetspieren, heupspieren en rompcontrole spelen mee in de loopketen. Daarom is het verstandig om niet alleen lokaal op de pijnlijke pees te trainen, maar ook de hele keten mee te nemen.
Denk aan:
- calf raises;
- short foot oefeningen;
- balansoefeningen;
- heupabductie krachttraining;
- step-ups;
- split squats;
- looptechniektraining.

4. Schoenen en steunzolen beoordelen
Soms is tijdelijke ondersteuning zinvol. Een schoen met voldoende stabiliteit of een steunzool kan de trekkracht op de tibialis posterior tijdelijk verminderen. Dat betekent niet dat iedereen direct steunzolen nodig heeft, maar bij duidelijke overpronatie, pijn bij wandelen of onvoldoende herstel kan ondersteuning nuttig zijn.
In de literatuur wordt conservatieve behandeling met orthoses en weerstandstraining vaak genoemd bij vroege stadia van tibialis posterior klachten.
Mijn visie: ondersteuning kan helpen, maar mag geen vervanging worden voor actieve peesopbouw. De pees moet uiteindelijk zelf weer belastbaar worden.
5. Loopopbouw
Zodra de pijn rustiger wordt, moet hardlopen slim worden opgebouwd. Vaak werkt een run-walk schema beter dan direct terug naar de oude afstand.
Bijvoorbeeld:
- 1 minuut hardlopen, 1 minuut wandelen, 10 herhalingen.
- Daarna 2 minuten hardlopen, 1 minuut wandelen.
- Vervolgens rustige duurloop zonder versnellingen.
- Pas later weer heuvels, tempo’s, strand en interval.
De fout die veel hardlopers maken is dat ze na een pijnvrije week direct teruggaan naar hun oude schema. Dan is de pijn vaak wel gezakt, maar de peescapaciteit nog niet voldoende hersteld.
Hoe lang duurt herstel?
Dat verschilt per persoon. Bij milde klachten kan herstel binnen enkele weken merkbaar zijn. Langer bestaande tibialis posterior tendinopathie moet je eerder denken aan 8 tot 12 weken gestructureerde opbouw. Forse peesveranderingen of duidelijke voetstandverandering kan het traject langer duren.
De belangrijkste voorspeller voor herstel is niet alleen hoe lang je rust neemt, maar hoe goed je de pees weer progressief belastbaar maakt.
Wanneer moet je hulp zoeken?
Zoek hulp als:
- de pijn langer dan 2 tot 3 weken aanwezig blijft;
- je klachten toenemen ondanks rust;
- je pijn krijgt bij wandelen;
- je moeite hebt met op één been op de tenen staan;
- je voetboog zichtbaar meer inzakt;
- je zwelling rond de binnenenkel hebt;
- je niet weet hoe je veilig moet opbouwen richting hardlopen.
Bij PeesExpert Chris in Katwijk combineren we lichamelijk onderzoek, echografie en een gericht behandelplan. Zo weet je sneller wat er aan de hand is en welke belasting jouw pees op dit moment aankan.
Tibialis posterior klachten laten beoordelen in Katwijk
Woon je in Katwijk, Rijnsburg, Valkenburg, Noordwijk, Leiden of omgeving en heb je pijn aan de binnenzijde van je enkel tijdens of na hardlopen? Dan is het verstandig om de klacht goed te laten beoordelen.
Bij PeesExpert Chris kijken we niet alleen naar de pijnplek, maar naar het complete plaatje: de pees, je voetstand, je trainingsopbouw, je schoenen, je kracht en je loopbelasting. Met echografie kunnen we beoordelen of de tibialis posterior pees daadwerkelijk betrokken is en of er sprake is van verdikking, irritatie of andere peesveranderingen.
Het doel is duidelijk: niet eindeloos blijven aanmodderen, maar snel weten wat er speelt en gericht werken aan herstel.
Q&A: veelgestelde vragen over tibialis posterior klachten
Kan ik blijven hardlopen met tibialis posterior klachten?
Soms wel, maar alleen als de pijn mild blijft en binnen 24 uur niet verergert. Als je pijn tijdens het lopen toeneemt of je de volgende dag meer klachten hebt, is je huidige loopbelasting waarschijnlijk te hoog.
Zijn steunzolen nodig bij tibialis posterior klachten?
Niet altijd. Steunzolen kunnen tijdelijk helpen om de pees te ontlasten, vooral bij duidelijke overpronatie of pijn bij dagelijks bewegen. Maar ze vervangen geen krachttraining. De pees moet uiteindelijk sterker worden.
Is pijn aan de binnenkant van de enkel altijd de tibialis posterior?
Nee. Andere structuren kunnen vergelijkbare pijn geven, zoals het deltoid ligament, zenuwirritatie, enkelgewrichtsklachten of stressgerelateerde botklachten. Daarom is goed onderzoek belangrijk.
Helpt rekken bij tibialis posterior klachten?
Rekken kan soms prettig voelen, maar is meestal niet de hoofdbehandeling. Bij peesklachten is progressieve krachttraining belangrijker dan alleen rekken. Te agressief rekken kan de pees soms juist extra irriteren.
Hoe weet ik of mijn pees ernstig beschadigd is?
Signalen zoals duidelijke zwelling, krachtverlies, niet op één been op de tenen kunnen staan of een toenemend doorzakkende voetboog verdienen extra aandacht. Echografie of MRI kan dan helpen om de ernst beter in beeld te brengen.
Hoe voorkom ik dat de klacht terugkomt?
Bouw je trainingen geleidelijk op, wissel ondergrond slim af, doe structureel krachttraining voor kuit en voet, voorkom te snelle sprongen in kilometers en luister naar napijn. Vooral bij hardlopers is consistent belastbaarheidsmanagement essentieel.
Bronnenlijst
Adukia, V., et al. (2025). Non-operative and operative management of posterior tibialis tendon dysfunction: A systematic review and meta-analysis. Journal of Arthroscopic Surgery and Sports Medicine.
Knapp, P. W., & Constant, D. (2024). Posterior Tibial Tendon Dysfunction. StatPearls Publishing. National Center for Biotechnology Information.
Kulig, K., Reischl, S. F., Pomrantz, A. B., Burnfield, J. M., Mais-Requejo, S., Thordarson, D. B., & Smith, R. W. (2009). Nonsurgical management of posterior tibial tendon dysfunction with orthoses and resistive exercise: A randomized controlled trial. Physical Therapy, 89(1), 26–37.
Ling, S. K. K., Lui, T. H., & Yung, P. S. H. (2017). Posterior tibial tendon dysfunction: An overview. The Open Orthopaedics Journal, 11, 714–723.
Miller, A., et al. (2024). Non-surgical management of posterior tibial tendon dysfunction: A UK survey. Journal of Foot and Ankle Research.
Rehman, M., et al. (2024). Diagnostic efficacy of posterior tibialis tendon dysfunction: A systematic review. Foot and Ankle Surgery.
Ross, M. H., Smith, M. D., Mellor, R., & Vicenzino, B. (2018). Exercise for posterior tibial tendon dysfunction: A systematic review of randomized clinical trials and clinical guidelines. BMJ Open Sport & Exercise Medicine, 4(1), e000430.